Foram encontradas 1.977 questões.
Leia o caso clínico a seguir.
J.C.A., do sexo masculino, de 65 anos, com histórico médico de diabetes mellitus tipo 2 e hiperlipidemia, foi admitido no hospital para cirurgia eletiva de ressecção de um cisto pancreático mucinoso em expansão. Seus medicamentos caseiros incluíam canagliflozina 300 mg/dia; rosuvastatina 20 mg/dia; glicazida 5 mg, duas vezes ao dia; e sitagliptina/metformina, 50/1.000mg, duas vezes ao dia. O paciente tolerou bem o procedimento, passou bem no pós-operatório imediato e estava tolerando dieta líquida até o 3º dia de pós-operatório. A glicemia foi regulada com insulina de ação curta. Seus medicamentos ambulatoriais continuaram a ser administrados no hospital. No 4º dia de pós-operatório, o paciente estava taquipneico e taquicárdico, quando foi obtida uma gasometria arterial (conforme tabela a seguir) e administrado bolus de 50 mL de bicarbonato de sódio 8,4% e uma infusão contínua de bicarbonato de sódio 8,4%, 150 mL e água destilada 850 mL. O serviço de nefrologia foi consultado.
SANGUE | Resultado | Referência |
Hemoglobina, g/dL | 7 | 12-16 |
Leucócitos /μL Plaquetas ×10³/μL | 10 150 | 3,700-11,000 150-400 |
Sódio, mmol/L | 136 | 132-148 |
Potássio, mmol/L | 5 | 3.5-5 |
Cloro, mmol/L | 108 | 98-111 |
Creatinina, mg/dL | 1 | 0,7-1,4 |
Ureia, mg/dL | 47 | 10-45 |
Cálcio, mg/dL | 8,5 | 8,4-10,5 |
Albumina, g/dL | 3,5 | 3,5-5 |
Glicose, mg/dL | 123 | 85-100 |
Lactato | 1,7 | 0,4-1,9 |
pH PCO₂, mm Hg PO₂, mm Hg − HCO 3, mmol/L | 7,18 13 103 8,5 | 7.35-7.45 35-45 75-100 18-23 |
URINA Glicose, mg/dL Cetonas, mg/dL | >1,000 >150 | Ausente |
Nesse caso, qual a complicação metabólica do paciente?
Provas
Leia o caso clínico a seguir.
N.R.M., do sexo feminino, de 65 anos, com histórico de diabetes mellitus, obesidade, cirrose por NASH, teve osteomielite diagnosticada há quatro semanas, foi submetida à amputação transtibial direita e está em uso de linezolina desde então. Durante a internação, evoluiu com dor abdominal, hematêmese e algumas alterações laboratoriais; negava outras queixas ou uso de medicamentos além dos prescritos: AAS 81 mg/dia, furosemida 40 mg/dia, insulina glargina 10ui/dia, levofloxacina 500 mg/dia. Ao exame físico, a temperatura corporal era de 36,5 ºC, a frequência cardíaca era de 86 BPM, a pressão arterial era de 105/53 mmHg, a frequência respiratória era de 14 RPM e a saturação de oxigênio 98%, respirando ar ambiente. Os achados do exame cardiopulmonar não foram dignos de nota. Seu abdome estava distendido com leve sensibilidade epigástrica à palpação. Não havia edema de membros inferiores. O exame neurológico foi positivo para asterixis. Os resultados da urinálise foram benignos e as hemoculturas, negativas. A tomografia computadorizada de abdome demonstrou ascite moderada e sugeriu cirrose hepática. A radiografia de tórax não revelou processo cardiopulmonar agudo.
SANGUE | Resultado | Referência |
Hemoglobina, g/dL | 6.9 | 12-16 |
Leucócitos Plaquetas ×10³/μL | 2.500 24 | 3.700-11.000 150-400 |
Sódio, mmol/L | 131 | 132-148 |
Potássio,mmol/L | 5.5 | 3.5-5 |
Cloro, mmol/L | 94 | 98-111 |
Creatinina,mg/dL | 0,6 | 0,7-1,4 |
Ureia, mg/dL | 62 | 10-45 |
Cálcio, mg/dL | 7.9 | 8,4-10,5 |
Albumina,g/dL | 2.3 | 3,5-5 |
Glicose,mg/dL | 170 | 85-100 |
TGO TGP | 7 16 | 0-45 7-40 |
pH PCO₂, mm Hg PO₂, mm Hg − HCO 3,mmol/L | 7.34 19 116 10 | 7.35-7.45 35-45 75-100 18-23 |
RNI | 1,2 | 0,8-1 |
DHL | 125 | 0-249 |
Osmolaridade sérica, mOsm/kg | 287 | 275-295 |
Lactato | 11,5 | 0,4-1,9 |
Nesse caso, qual é o diagnostico gasométrico dessa paciente?
Provas
Leia o caso clínico a seguir.
Paciente de 70 kg, vítima de mergulho em águas rasas com lesão tipo C pela classificação AO entre C6C7 há duas horas. Na avaliação funcional, apresenta-se como ASIA C.
Nesse caso, a conduta farmacológica mais adequada é:
Provas
Leia o caso clínico a seguir.
Paciente do sexo feminino, de 45 anos, foi encaminhada ao serviço de hepatologia por apresentar astenia, prurido, icterícia e xantelasmas. Refere episódios anteriores de icterícia, além de “escurecimento” da urina (sic). Apresentava AST/ALT discretamente elevadas, com fosfatase alcalina e gama-GT acima de 10 vezes o limite superior da normalidade, além de aumento de bilirrubina total. Exames laboratoriais: anti-HCV negativo; HbsAg negativo; anti-Hbc IgM e IgG negativos; FAN negativo; anti-miticôndrias positivo e anti-LKM-1 negativo. |
Nesse caso, o diagnóstico é:
Provas
Leia o caso clínico a seguir para responder às questões 49 e 50.
Paciente do sexo feminino, de 37 anos, queixa de dispneia progressiva aos moderados esforços há cerca de seis meses. Nega outros sintomas associados, nega uso de medicações atuais ou prévias. Alega ter asma desde a infância, com sintomas de tosse, chiado no peito e dispneia cerca de uma vez ao mês que melhora com uso de salbutamol. Nega tabagismo. Atualmente, controlada com corticoide inalatório. Ao exame: bom estado geral, eupneica, saturação oxigênio 96%, sem alterações ao exame físico. Trouxe resultados de exames, apresentados a seguir:
FAN, FR, sorologias HIV, sorologias hepatite B e C todos negativos. Ecocardiograma: FE 67% PSAP 77mmHg, câmaras cardíacas normais, sinais indiretos sugestivos de hipertensão pulmonar. Espirometria: distúrbio ventilatório obstrutivo leve, com variação significativa ao broncodilatador e normalização dos parâmetros funcionais. Angiotomografia de tórax: sem sinais de TEP, parênquima pulmonar normal. Cintilografia ventilação e perfusão: baixa probabilidade de TEP.
Nesse caso, essa paciente está classificada como hipertensão pulmonar grupo:
Provas
Leia o caso clínico a seguir.
H.A.R., do sexo masculino, de 42 anos, foi encaminhado ao nefrologista com história de episódios recorrentes de nefrolitíase sintomática. O paciente referiu eliminação espontânea de cálculos aos 25 e aos 40 anos. Há 40 dias, foi feita remoção endoscópica dos cálculos, compostos de 100% de monohidrato de oxalato de cálcio. O paciente não havia tomado nenhum medicamento ou suplementos. A investigação metabólica na apresentação revelou hipercalcemia leve e hormônio paratireoidiano intacto normal a levemente aumentado, mesmo após a reposição com 25-OH-vitamina D oral. Demais exames disponíveis na Tabela 1. O exame físico era normal. USG e cintilografia de paratireoide não evidenciaram nenhuma alteração. A FE Ca+ [fração excretória de cálcio: (cálcio urinário/cálcio plasma)/(creatinina urina/creatinina plasma)] pode ser calculada a partir dos exames abaixo. Valor de referência: FE Ca ~2%.
Sangue | Apresentação | 2 meses | Referência |
Cálcio | 10.7 | 11 | 8.4-10.2mg/dL |
Fósforo | 2.2 | 2,7 | 2.7-4.5 mg/dL |
Creatinina | 1.0 | 1.0 | 0.7-1.2 mg/dL |
PTHi | 64 | 117 | 15-65 pg/mL |
25-OH VIT D | 17 | 30 | >20 ng/mL |
URINA de 24h | |||
Citrato | 430 | 626 | 307-865 mg/d |
Oxalato | 20 | 32 | <45 mg/d |
Cálcio | 160 | 81 | <300 mg/d |
Creatinina | 1.55 | 1.69 | 0.81-2.01g/d |
Com base na história clínica e nos exames complementares, qual a principal hipótese diagnóstica?
Provas
Leia o caso clínico a seguir para responder às questões 49 e 50.
Paciente do sexo feminino, de 37 anos, queixa de dispneia progressiva aos moderados esforços há cerca de seis meses. Nega outros sintomas associados, nega uso de medicações atuais ou prévias. Alega ter asma desde a infância, com sintomas de tosse, chiado no peito e dispneia cerca de uma vez ao mês que melhora com uso de salbutamol. Nega tabagismo. Atualmente, controlada com corticoide inalatório. Ao exame: bom estado geral, eupneica, saturação oxigênio 96%, sem alterações ao exame físico. Trouxe resultados de exames, apresentados a seguir:
FAN, FR, sorologias HIV, sorologias hepatite B e C todos negativos. Ecocardiograma: FE 67% PSAP 77mmHg, câmaras cardíacas normais, sinais indiretos sugestivos de hipertensão pulmonar. Espirometria: distúrbio ventilatório obstrutivo leve, com variação significativa ao broncodilatador e normalização dos parâmetros funcionais. Angiotomografia de tórax: sem sinais de TEP, parênquima pulmonar normal. Cintilografia ventilação e perfusão: baixa probabilidade de TEP.
Nesse caso, qual a conduta inicial para essa paciente?
Provas
Leia o caso clínico a seguir.
Paciente do sexo masculino, hepatopata crônico, apresenta quadro de hematêmese volumosa, detectandose à endoscopia sangramento ativo de variz localizada no fundo gástrico. |
Nesse caso, qual a melhor estratégia terapêutica para o momento?
Provas
Leia o caso clínico a seguir.
Paciente do sexo masculino, de 56 anos, trabalhou na lavoura a vida toda. Queixa de dispneia progressiva até aos moderados esforços há cerca de um ano, associado com tosse seca, perda de peso, com 5 kg nesse período. Ex-tabagista com uso de 25 maços/ano, parou há 15 anos. Ao exame, encontra-se em bom estado geral, afebril, eupneico, saturação periférica de oxigênio 95%, úlcera em mucosa oral. Feita biópsia da lesão oral, mostrando forma leveduriforme com múltiplos brotamentos, em forma de roda de leme. Traz raio X de tórax realizado.
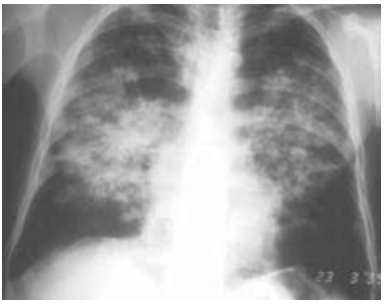
Nesse caso, a principal hipótese diagnóstica para esse paciente é:
Provas
Leia o caso clínico a seguir para responder às questões 46 e 47.
Paciente do sexo masculino, de 44 anos, trabalha há 20 anos em pedreira. Tabagista com uso de 30 maços/ano. Iniciou há cerca de seis meses dispneia progressiva até pequenos esforços, associado com astenia e perda de peso. Foi encaminhado para avaliação. Nega patologias prévias ou uso de medicações. Ao exame, apresenta em regular estado geral, dispneico, saturação periférica de oxigênio 88%, frequência cardíaca 102 BPM, frequência respiratória 25 IRM. Solicitado alguns exames, descritos a seguir: Espirometria:
Pré-broncodilatador: CVF 1,64(48%), VEF1 0,73(26%), VEF1/CVF 45%
Pós-broncodilatador: CVF 1,99(59%), VEF1 0,90 (33%), VEF1/CVF 45%
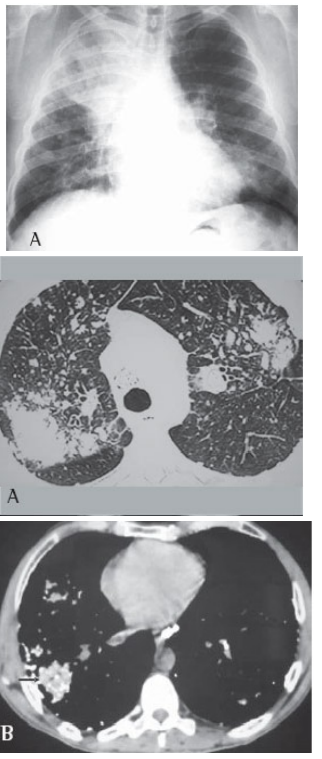
Qual a conduta inicial para esse paciente?
Provas
Caderno Container