Foram encontradas 320 questões.
Atenção: Para responder às questões de números 45 a 47, considere o caso de perícia médica abaixo.
F.M.A apresenta relatórios e atestados médicos informando ser portador de transtorno psiquiátrico há 15 anos, tendo nesse período recebido diagnóstico compatíveis com CID-10 F31, F29 e mais recentemente F20. Em sua história, apresenta antecedente de tentativa de suicídio na qual pulou de uma ponte e passou meses internado pelas fraturas. Ao exame psíquico, F.M.A apresenta-se consciente, orientado no tempo e espaço, memória e atenção preservadas. Afeto algo embotado, com latência de resposta às questões do médico perito. Apresenta também dificuldade de flexibilidade mental - identificada nas mudanças de temas, na qual o periciando tendia a manter a temática anterior. Juízo delirante, crítica prejudicada em relação ao seu estado mórbido, impactando em sua aderência a tratamento, o que resultou em diversas internações ao longos desses 15 anos. Sinais indiretos de presença de alucinação auditiva. Na avaliação de funcionalidade, apresenta prejuízo de função executiva e prejuízo nas atividades instrumentais da vida diária. Está em uso de ácido valproico 1.000 mg/dia, clorpromazina 200 mg/dia e sertralina 100 mg/dia.
O perito judicial, no processo de perícia, NÃO pode fazer ou incluir no documento médico legal a ser encaminhado:
Provas
Atenção: Para responder às questões de números 45 a 47, considere o caso de perícia médica abaixo.
F.M.A apresenta relatórios e atestados médicos informando ser portador de transtorno psiquiátrico há 15 anos, tendo nesse período recebido diagnóstico compatíveis com CID-10 F31, F29 e mais recentemente F20. Em sua história, apresenta antecedente de tentativa de suicídio na qual pulou de uma ponte e passou meses internado pelas fraturas. Ao exame psíquico, F.M.A apresenta-se consciente, orientado no tempo e espaço, memória e atenção preservadas. Afeto algo embotado, com latência de resposta às questões do médico perito. Apresenta também dificuldade de flexibilidade mental - identificada nas mudanças de temas, na qual o periciando tendia a manter a temática anterior. Juízo delirante, crítica prejudicada em relação ao seu estado mórbido, impactando em sua aderência a tratamento, o que resultou em diversas internações ao longos desses 15 anos. Sinais indiretos de presença de alucinação auditiva. Na avaliação de funcionalidade, apresenta prejuízo de função executiva e prejuízo nas atividades instrumentais da vida diária. Está em uso de ácido valproico 1.000 mg/dia, clorpromazina 200 mg/dia e sertralina 100 mg/dia.
Considerando o presente caso como perito judicial, a conclusão é de que F.M.A seja
Provas
Atenção: Para responder às questões de números 45 a 47, considere o caso de perícia médica abaixo.
F.M.A apresenta relatórios e atestados médicos informando ser portador de transtorno psiquiátrico há 15 anos, tendo nesse período recebido diagnóstico compatíveis com CID-10 F31, F29 e mais recentemente F20. Em sua história, apresenta antecedente de tentativa de suicídio na qual pulou de uma ponte e passou meses internado pelas fraturas. Ao exame psíquico, F.M.A apresenta-se consciente, orientado no tempo e espaço, memória e atenção preservadas. Afeto algo embotado, com latência de resposta às questões do médico perito. Apresenta também dificuldade de flexibilidade mental - identificada nas mudanças de temas, na qual o periciando tendia a manter a temática anterior. Juízo delirante, crítica prejudicada em relação ao seu estado mórbido, impactando em sua aderência a tratamento, o que resultou em diversas internações ao longos desses 15 anos. Sinais indiretos de presença de alucinação auditiva. Na avaliação de funcionalidade, apresenta prejuízo de função executiva e prejuízo nas atividades instrumentais da vida diária. Está em uso de ácido valproico 1.000 mg/dia, clorpromazina 200 mg/dia e sertralina 100 mg/dia.
Como médico perito, o documento a ser entregue ao Juiz é:
Provas
Atenção: Para responder às questões de números de 42 a 44, considere o caso clínico abaixo.
A.X.S, 24 anos, solteira, foi levada ao serviço de emergência por ter sido encontrada deambulando pelas ruas após ter desaparecido de casa há 1 semana. A paciente apresenta prejuízo importante dos cuidados pessoais e higiene, emagrecida (IMC 17 kg/m2), com atitude desconfiada e hostil. Por vezes, agressiva com a equipe médica e policiais que a levaram ao hospital. O serviço social localizou a família, que informou que a paciente vinha apresentando períodos de agressividade e hostilidade com os irmãos e primos há 6 meses, referindo que estes a estavam envenenando e preocupada com o que poderia comer, ficando, por ocasiões, dias sem se alimentar. Os familiares referem que a mesma ficava no seu quarto mais isolada, falando sozinha e, quando era abordada, gritava e jogava objetos contra eles. Também informam que antes de 6 meses era funcional, e relacionam a piora do comportamento a ter terminado um relacionamento após ter ido numa festa e feito uso de maconha e lança perfumes. Referem que o comportamento da paciente foi piorando ao longo dos meses, tendo por vezes ficado deitada na cama por dias sem se levantar e tomar banho. Alimentava-se apenas quando muito estimulada. Ao exame psíquico, encontrava-se consciente, hipervigil, atitude agressiva em relação ao entrevistador, equipe e família, crítica do estado mórbido prejudicada e discurso com conteúdo persecutório e auto referente, evidências de sinais alucinatórios indiretos. A paciente recusa permanecer no hospital (ser internada) e fica solicitando continuamente alta médica.
NÃO é exame a ser solicitado para essa paciente, no serviço de emergência:
Provas
Atenção: Para responder às questões de números de 42 a 44, considere o caso clínico abaixo.
A.X.S, 24 anos, solteira, foi levada ao serviço de emergência por ter sido encontrada deambulando pelas ruas após ter desaparecido de casa há 1 semana. A paciente apresenta prejuízo importante dos cuidados pessoais e higiene, emagrecida (IMC 17 kg/m2), com atitude desconfiada e hostil. Por vezes, agressiva com a equipe médica e policiais que a levaram ao hospital. O serviço social localizou a família, que informou que a paciente vinha apresentando períodos de agressividade e hostilidade com os irmãos e primos há 6 meses, referindo que estes a estavam envenenando e preocupada com o que poderia comer, ficando, por ocasiões, dias sem se alimentar. Os familiares referem que a mesma ficava no seu quarto mais isolada, falando sozinha e, quando era abordada, gritava e jogava objetos contra eles. Também informam que antes de 6 meses era funcional, e relacionam a piora do comportamento a ter terminado um relacionamento após ter ido numa festa e feito uso de maconha e lança perfumes. Referem que o comportamento da paciente foi piorando ao longo dos meses, tendo por vezes ficado deitada na cama por dias sem se levantar e tomar banho. Alimentava-se apenas quando muito estimulada. Ao exame psíquico, encontrava-se consciente, hipervigil, atitude agressiva em relação ao entrevistador, equipe e família, crítica do estado mórbido prejudicada e discurso com conteúdo persecutório e auto referente, evidências de sinais alucinatórios indiretos. A paciente recusa permanecer no hospital (ser internada) e fica solicitando continuamente alta médica.
A paciente deseja ir embora, porém a equipe médica acredita que deva permanecer internada. A conduta a ser tomada é
Provas
Atenção: Para responder às questões de números de 42 a 44, considere o caso clínico abaixo.
A.X.S, 24 anos, solteira, foi levada ao serviço de emergência por ter sido encontrada deambulando pelas ruas após ter desaparecido de casa há 1 semana. A paciente apresenta prejuízo importante dos cuidados pessoais e higiene, emagrecida (IMC 17 kg/m2), com atitude desconfiada e hostil. Por vezes, agressiva com a equipe médica e policiais que a levaram ao hospital. O serviço social localizou a família, que informou que a paciente vinha apresentando períodos de agressividade e hostilidade com os irmãos e primos há 6 meses, referindo que estes a estavam envenenando e preocupada com o que poderia comer, ficando, por ocasiões, dias sem se alimentar. Os familiares referem que a mesma ficava no seu quarto mais isolada, falando sozinha e, quando era abordada, gritava e jogava objetos contra eles. Também informam que antes de 6 meses era funcional, e relacionam a piora do comportamento a ter terminado um relacionamento após ter ido numa festa e feito uso de maconha e lança perfumes. Referem que o comportamento da paciente foi piorando ao longo dos meses, tendo por vezes ficado deitada na cama por dias sem se levantar e tomar banho. Alimentava-se apenas quando muito estimulada. Ao exame psíquico, encontrava-se consciente, hipervigil, atitude agressiva em relação ao entrevistador, equipe e família, crítica do estado mórbido prejudicada e discurso com conteúdo persecutório e auto referente, evidências de sinais alucinatórios indiretos. A paciente recusa permanecer no hospital (ser internada) e fica solicitando continuamente alta médica.
O diagnóstico inicial da paciente a ser realizado no serviço de emergência é:
Provas
Atenção: Para responder às questões de números 39 a 41, considere o caso clínico abaixo.
J.P, 58 anos, foi levado ao hospital com prejuízo cognitivo de início há 3 meses, com evolução progressiva, envolvendo atenção, praxia, planejamento, orientação temporoespacial, função executiva e memória. Realizado miniexame do estado mental com 12/30 pontos. Avaliação funcional evidenciou prejuízos significativos de atividades instrumentais e básicas de vida diária. A família relata que há 6 meses vem apresentando desequilíbrio e quedas frequentes. O exame neurológico revelou presença de mioclonias frente a estímulos sensoriais. Os exames de sangue gerais solicitados vieram dentro do padrão de normalidade, descartando infecções ou distúrbios hidroeletrolíticos. EEG demonstrou padrão periódico de ondas trifásicas sobre atividade de fundo atenuada. Realizou exame de ressonância de crânio (T2, FLAIR e DWI) que mostrou as seguintes imagens:
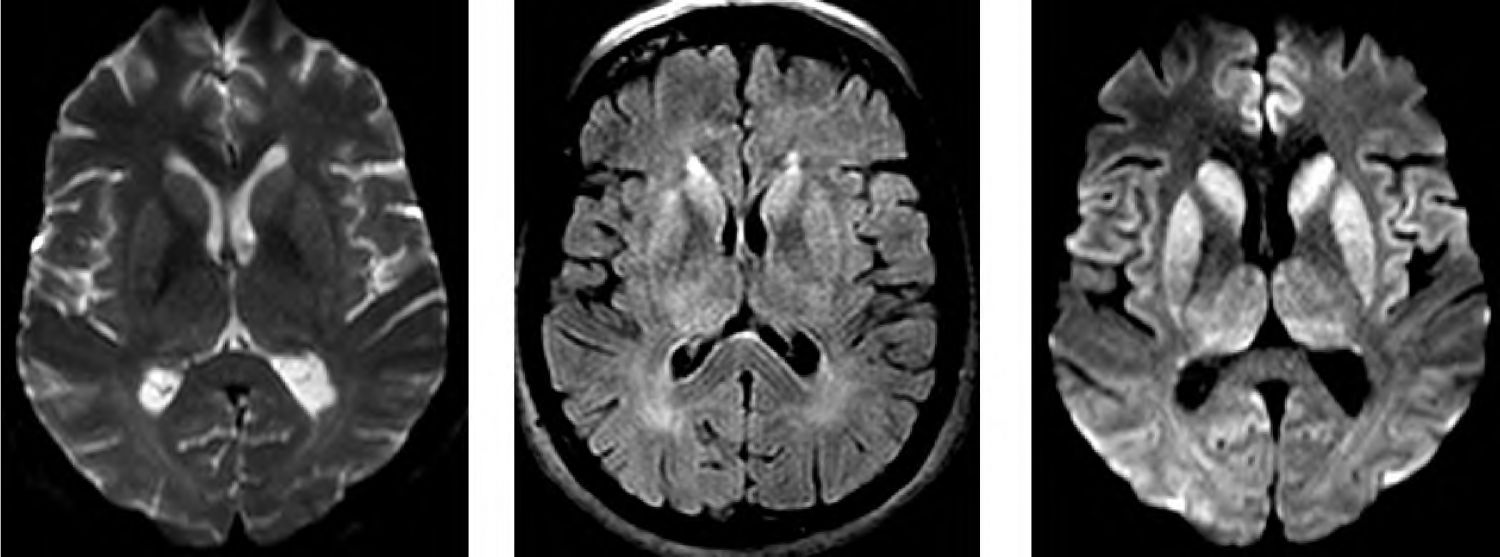
De acordo com a imagem apresentada no caso clínico, o principal achado que auxiliaria a confirmação diagnóstica é:
Provas
Atenção: Para responder às questões de números 39 a 41, considere o caso clínico abaixo.
J.P, 58 anos, foi levado ao hospital com prejuízo cognitivo de início há 3 meses, com evolução progressiva, envolvendo atenção, praxia, planejamento, orientação temporoespacial, função executiva e memória. Realizado miniexame do estado mental com 12/30 pontos. Avaliação funcional evidenciou prejuízos significativos de atividades instrumentais e básicas de vida diária. A família relata que há 6 meses vem apresentando desequilíbrio e quedas frequentes. O exame neurológico revelou presença de mioclonias frente a estímulos sensoriais. Os exames de sangue gerais solicitados vieram dentro do padrão de normalidade, descartando infecções ou distúrbios hidroeletrolíticos. EEG demonstrou padrão periódico de ondas trifásicas sobre atividade de fundo atenuada. Realizou exame de ressonância de crânio (T2, FLAIR e DWI) que mostrou as seguintes imagens:

No exame de líquor, o teste a ser pedido e que é um importante biomarcador para a confirmação diagnóstica é:
Provas
Atenção: Para responder às questões de números 39 a 41, considere o caso clínico abaixo.
J.P, 58 anos, foi levado ao hospital com prejuízo cognitivo de início há 3 meses, com evolução progressiva, envolvendo atenção, praxia, planejamento, orientação temporoespacial, função executiva e memória. Realizado miniexame do estado mental com 12/30 pontos. Avaliação funcional evidenciou prejuízos significativos de atividades instrumentais e básicas de vida diária. A família relata que há 6 meses vem apresentando desequilíbrio e quedas frequentes. O exame neurológico revelou presença de mioclonias frente a estímulos sensoriais. Os exames de sangue gerais solicitados vieram dentro do padrão de normalidade, descartando infecções ou distúrbios hidroeletrolíticos. EEG demonstrou padrão periódico de ondas trifásicas sobre atividade de fundo atenuada. Realizou exame de ressonância de crânio (T2, FLAIR e DWI) que mostrou as seguintes imagens:

O diagnóstico mais provável do presente quadro é
Provas
Atenção: Para responder às questões de números 36 a 38, considere o caso clínico abaixo.
F.E.A, 64 anos, casada, superior completo, professora do ensino fundamental. Segundo os familiares, até 5 anos atrás a paciente tinha funcionalidade preservada, bom rendimento no trabalho, frequentava a igreja e atividades sociais. Nesses 5 anos começou a ficar mais retraída, reduziu contato social e permanecia mais em casa. Inicialmente pensaram que essas alterações estavam relacionadas à aposentadoria, mas com o passar do tempo começou a recusar ver filhos e netos, além de apresentar comportamento mais desinibido, sem prejuízo da necessidade de sono ou aceleração psíquica. Na avaliação clínica, verificou-se prejuízo visuoespacial e de função executiva significativos, associados a comprometimento da cognição social e pensamento lógico. Memória relativamente preservada. Funcionalidade prejudicada, com declínio das atividades instrumentais de vida diária. Ao exame físico, apresentava regular estado geral, algo descuidada, sinais vitais dentro dos parâmetros de normalidade. O exame neurológico apresentou grasping positivo, sem outras alterações. Exames gerais, EEG e líquor dentro dos parâmetros de normalidade. O exame de ressonância do crânio revelou a seguinte imagem:
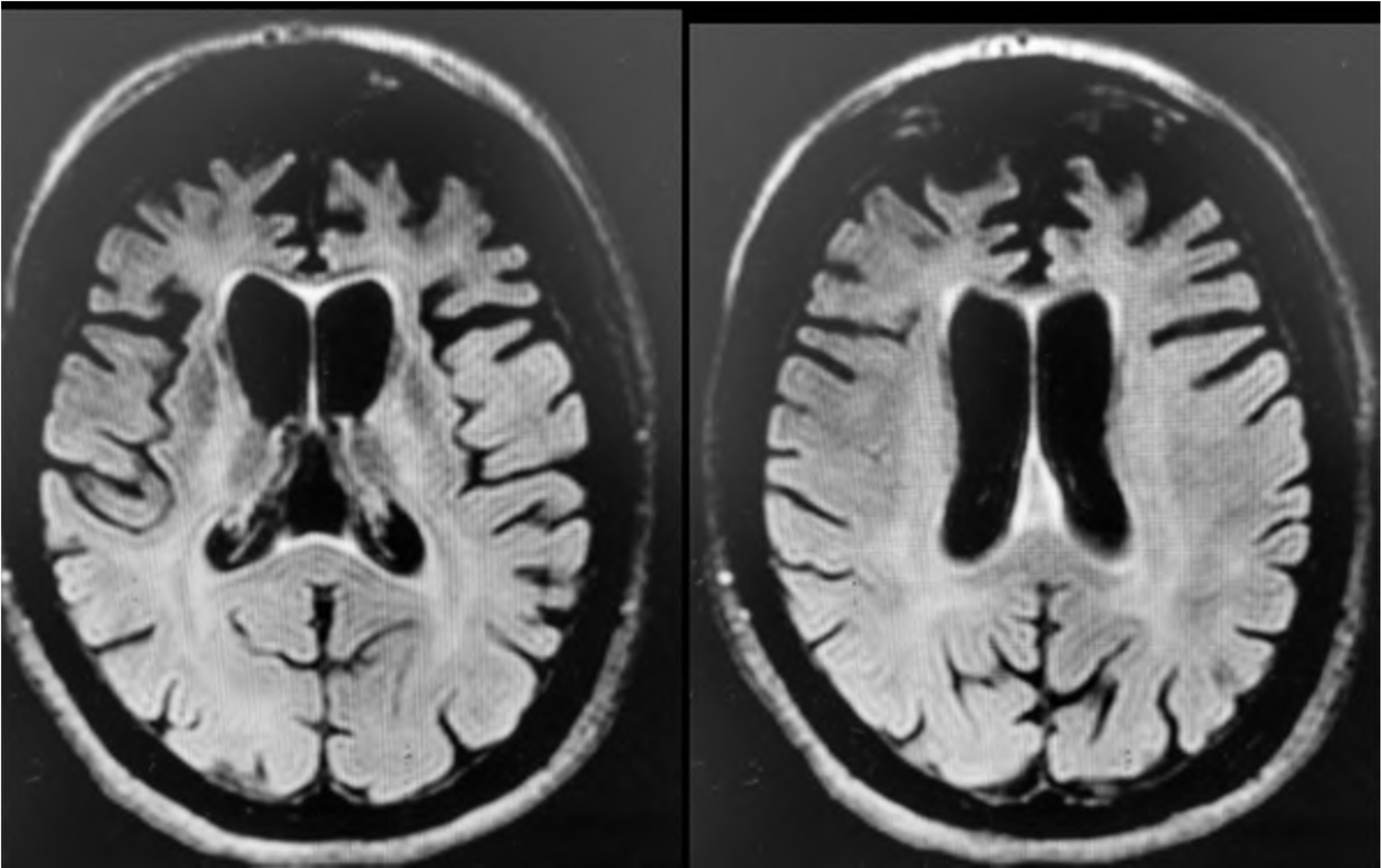
Considerando os sintomas descritos, o diagnóstico diferencial mais provável a ser feito pelo psiquiatra é:
Provas
Caderno Container