Uma paciente de 84 anos de idade compareceu ao ambulatório queixando-se de dispneia progressiva aos esforços havia seis meses. No atendimento, apresentava dificuldade para caminhar no plano por distâncias maiores que 100 metros. Ela relatou ter hipertensão arterial sistêmica, diagnosticada havia aproximadamente 20 anos, estando em uso regular de lisinopril 20 mg ao dia. Negou vícios. No exame físico, encontrava-se em regular estado geral, com frequência cardíaca de 70 bpm e pressão arterial de 128 mmHg × 72 mmHg, com pulso carotídeo de baixa amplitude, com subida lenta e pico tardio, ictus cordis sustentado e prolongado. Na ausculta cardíaca, observou-se ritmo regular em dois tempos e sopro sistólico ejetivo com pico telessistólico, auscultado no 2.º espaço intercostal direito, junto à borda esternal, de caráter crescendo-decrescendo, com irradiação para as artérias carótidas em intensidade 3+/4, com frêmito palpável. Os demais achados do exame físico não evidenciaram alterações relevantes. O eletrocardiograma realizado no dia da consulta é apresentado a seguir.
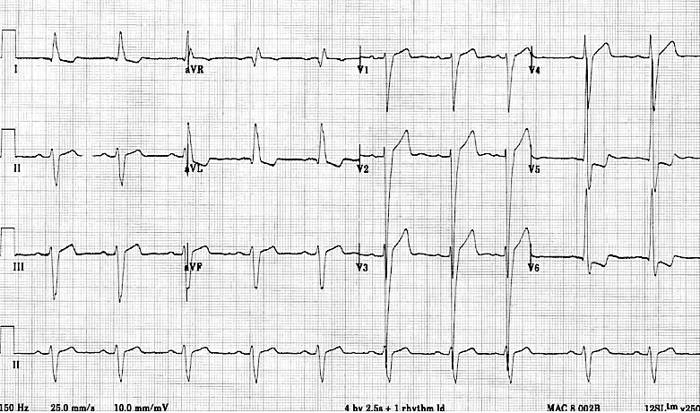
Julgue os seguintes itens, referentes ao caso clínico hipotético precedente.
O caso em apreço deve ser avaliado por um heart team, composto por cardiologista clínico, cardiologista intervencionista e cirurgião-cardiovascular, a fim de se definir a estratégia terapêutica mais adequada para a paciente.